放置すると命を脅かす【いびき・睡眠時無呼吸症候群】
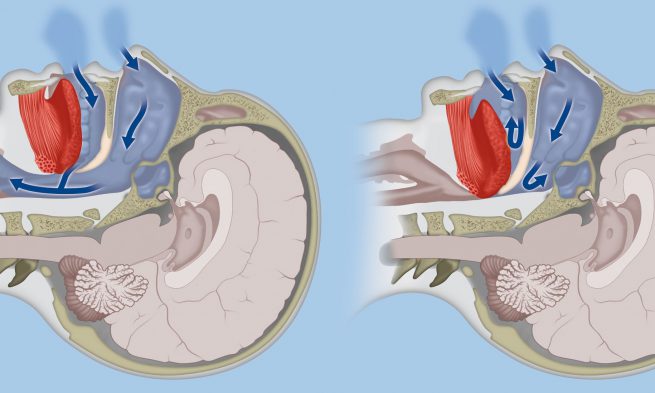
「いびき」「睡眠時無呼吸症候群」は、大半の方が治療を受けていませんが、放置すると命を脅かすものです。
毎晩訪れる眠りの時間
体も心も休息する、唯一の時間ですが、その眠りの時が、気づかぬうちに問題を抱えていることがあります。
睡眠障害には、 不眠症、 むずむず脚症候群、レム睡眠行動異常症、 中枢性過眠症など多くの病がありますが、その中でも最もありふれた、いびき・ 睡眠時無呼吸症候群について説明させて頂きます。
まず睡眠時無呼吸症候群とは、眠っている時に呼吸停止または低呼吸を繰り返し、日常生活に支障をきたすものです。 sleep apnea syndrome の頭文字を取って SASとも呼ばれます。
無呼吸という響きから何となく怖いイメージはありますが、 実際にどれほどの病でしょうか。無呼吸とは10秒以上呼吸が停止することで、 低呼吸は呼吸が弱く浅い状態が10秒以上続くことです。無呼吸が7時間の睡眠中に30回以上、または無呼吸と低呼吸が1時間あたり5回以上あり、 昼間の眠気や集中力の低下、疲労感や倦怠感などの自覚症状が伴う場合に睡眠時無呼吸症候群と診断されます。
睡眠時無呼吸症候群の潜在患者は日本だけでも約300万人と推計されていますが、症状を自覚できないため40万人ほどしか標準治療を受けてないというのが実情です。殆どの方が気づくことがなく無治療であるのが現状です。
気道の摩擦音や閉塞により生じる
主な原因は、首や喉周りの脂肪の増加や、 舌の根元の沈下、アデノイド(奥にあるリンパ組織)・扁桃肥大などがあり、鼻から喉にかけての気道がふさがって空気が通りにくくなることです。いびきはこの通り道が狭くなる事による摩擦音です。無呼吸は一時的に閉塞している状態です。
太ったおじさんというイメージを持つ方も多く、肥満との関係性が高いことは事実ですが、顎の小ささや下あごの後退と入った骨格の影響など 肥満以外の要因によっても起こり得ます。
睡眠中に突然死のリスク上昇
近年ではメディア等でも取り上げられて、病気の認知度も高まってきましたが、 あまり自分とは無関係であると思われている方も多くおられます。しかし、 十分な質の睡眠が取れていないということは、日常生活への支障にとどまらず、様々な合併症を引き起こすことがわかっています。
特に循環器疾患は顕著で、日本のガイドラインで高血圧の発症リスクが約2倍、不整脈が約3倍、脳卒中が約4倍とそれぞれ健常者と比較して増加することが示されています。
また、2003年の山陽新幹線の停車駅をオーバーランした事故をご記憶にある方もおられるかもしれませんが、昼間の眠気による、労働災害や産業事故が問題視されることも多くあります。
現在はJRグループを初め、東急電鉄、全国バス協会、全国トラック協会など運輸系の大手法人でSAS健診が積極的に実施されるようになってきています。
SASで最も怖い突然死
SASになると無呼吸により血液中の酸素濃度が低下する低酸素血症が起こり、また交感神経が活発になることで血管が狭くなるため、慢性的に心臓や血管への負荷がかかる状態になります。
通常は朝方に頻発する疾患系の突然死が、SAS患者の場合睡眠時に多く、無呼吸による低酸素血症などの身体への負担が影響しています。
突然死でなくても、 アメリカでの18年にわたる追跡調査において、 軽度の睡眠時無呼吸症候群があるだけで、 心血管系疾患による死亡リスクは5.2倍に上昇すると報告されています。 また、 重症の睡眠時無呼吸症候群がある方では、 8年間の経過で38%の方が亡くなったというデータも報告されています。つまり死亡リスクを確実に高める病気と言えます。
セルフチェックとパートナーから確認を
上気道閉塞のSAS患者の兆候は、 大きないびき、 日中の眠気、慢性的な疲労が代表的であり、これらの症状がよく現れるようなら疑ってみてください。
以下に簡単にいびき睡眠時無呼吸症候群のチェック項目をあげます
【いびき・睡眠時無呼吸チェックリスト】
(このテストでは、睡眠時無呼吸症候群(SAS)のリスクを簡易的に評価します。)
質問 (点数)
・しょっちゅう(常習的に)いびきをかく (1.5)
・肥満傾向がある (1.5)
・高血圧がある (1.5)
・昼間の眠気・居眠りで困ることがある (1.5)
・寝つきは悪くないが、夜間の眠りが浅い、眼が覚める (1.0)
・寝ても朝疲れが取れない感じがする (1.0)
・お酒を飲んでいない日でも、寝ている時に息が止まることがある (3.0)
※合計が3点以上の方は睡眠時無呼吸症候群(SAS)の可能性が高いです。(東京医科大学睡眠講座/井上雄一より)
治療は確立しています。
有効な治療法としては CPAP 療法があります。これは閉塞した気道に持続的に風圧をかけることでその閉塞を改善するものです。無呼吸を改善し、低酸素血症の頻度を減らすことで心血管疾患や脳卒中など循環器病の発症を抑えることが分かっています。軽症の方では、マウスピースや鼻ステント、舌トレーニングなども有効です。
小児ではアデノイド扁桃肥大によるSASが多く摘出手術も有効です。また顎が小さいことが原因となっている場合は矯正手術が行われますが、欧米と比べて日本では手術を施行できる医療機関は少ないのが現状です。
まずは、原因をつきとめ、改善可能なものを、地道に継続して改善していくことです。
何よりも、正しい診断に基づく、効果的な対応が重要であると考えます。
皆様の睡眠が更に改善することにより、より良い人生を歩んで頂けることを願っています。

大阪本町メディカルクリニック 睡眠科 院長 松島勇介先生
〒541-0052 大阪府大阪市中央区安土町3丁目3-5 イケガミビル5階
TEL 06-6266-7001
協力:大阪本町メディカルクリニック
管理:株式会社M&Pラボラトリー

運営会社:株式会社M&Pラボラトリー
経営理念:「毎日を生きる人々に、前向きな力を」
事業概要:健康経営支援
・健康経営優良法人(経済産業省)認定サポート
・ストレスケアサービス(カウンセリング、施術、保健師相談など)
株式会社M&Pラボラトリーホームページ / お問い合わせ

 M&Pラボmedia
M&Pラボmedia



